W gabinecie najczęściej zaczyna się od prostego zdania: „Doktorze, testosteron pomógł mi odzyskać energię, ale libido nie wróciło tak, jak się spodziewałem… albo wróciło na chwilę i zgasło”. I to jest moment, w którym warto odłożyć mity na bok. Bo TRT (terapia zastępcza testosteronem) potrafi poprawić popęd seksualny, ale nie działa jak przełącznik światła. Libido to nie tylko wynik testosteronu w normie to efekt pracy układu hormonalnego, mózgu, naczyń krwionośnych, snu, stresu i relacji.
Badania są dość spójne w jednym: u mężczyzn z potwierdzonym niedoborem testosteronu TRT poprawia parametry seksualne (w tym pożądanie), ale efekt bywa umiarkowany i zmienny osobniczo, a „oczekiwanie spektakularnej zmiany u każdego” jest najkrótszą drogą do rozczarowania. W systematycznym przeglądzie i meta‑analizie RCT przygotowanej dla wytycznych Endocrine Society stwierdzono mały, ale istotny wzrost libido/pożądania seksualnego w porównaniu z placebo oraz wzrost satysfakcji seksualnej jednocześnie bez istotnej poprawy energii czy nastroju, za to ze wzrostem ryzyka erytrocytozy.
W dużym programie badań klinicznych u starszych mężczyzn z niskim testosteronem testosteron podniesiony do zakresu „średnio‑prawidłowego” wiązał się z poprawą aktywności seksualnej, pożądania i funkcji erekcyjnej. To ważne, ale równie ważne jest to, co widzimy w praktyce: część pacjentów ma libido wciąż niskie mimo „ładnego wyniku”, część ma wahania, a część po odstawieniu TRT doświadcza „zjazdu” bo oś hormonalna potrzebuje czasu, by znów ruszyć.
Jeśli chcesz, żeby ochota na seks nie gasła ani w trakcie, ani po zakończeniu terapii, musisz grać na kilku instrumentach naraz: właściwa diagnoza (czy to na pewno hipogonadyzm), właściwy cel (zakres fizjologiczny, nie „jak najwyżej”), właściwy monitoring (w tym hematokryt i w wybranych przypadkach prostata), oraz zrozumienie roli estradiolu i prolaktyny. Wytyczne podkreślają, że podczas TRT dążymy do stężeń testosteronu w „środkowym” zakresie normy i kontrolujemy testosteron oraz hematokryt w 36 miesiącu, w 12 miesiącu i potem co roku, a jeśli pacjent wybiera monitorowanie prostaty także PSA/DRE w pierwszym roku.
A teraz sedno: „zgaszone libido” po TRT rzadko jest „tajemnicą”. Najczęściej to jedna z kilku powtarzalnych historii.
Problem i mechanizm: libido to nie tylko testosteron
TRT to medyczna terapia dla mężczyzn z hipogonadyzmem czyli trwałym niedoborem testosteronu potwierdzonym objawami i badaniami. Hipogonadyzm może być pierwotny (problem w jądrach) albo wtórny (problem w osi podwzgórze-przysadka), a rozróżnienie ma znaczenie dla diagnostyki i planu leczenia. Europejskie wytyczne przypominają, że hipogonadyzm to zespół objawów i biochemicznie potwierdzonego niedoboru testosteronu, a objawy seksualne (zwłaszcza obniżone libido, zaburzenia erekcji i spadek porannych erekcji) należą do najbardziej „nośnych”, ale nie są swoiste trzeba je czytać w kontekście całego pacjenta.
Tu pojawia się pierwsza pułapka: mężczyźni często wrzucają do jednego worka „libido” i „erekcję”. Libido to pożądanie stan motywacyjny, który pcha do bliskości. Erekcja to zdolność układu naczyniowo‑nerwowego do zapewnienia odpowiedniego przepływu krwi i utrzymania wzwodu. Możesz mieć libido i słabszą erekcję (problem naczyniowy, stres, leki). Możesz mieć dobrą erekcję, a libido niskie (depresja, prolaktyna, relacja). TRT może pomóc w obu, ale zwykle najsilniej działa na pożądanie u mężczyzn naprawdę hipogonadalnych i to widać w badaniach.
Klasyczna meta‑analiza placebo‑kontrolowanych prób pokazała, że u mężczyzn z niskim testosteronem wpływ testosteronu na libido może być wyraźniejszy niż wpływ na samą satysfakcję z erekcji; jednocześnie autorzy podkreślali niejednorodność badań i ryzyko biasu. Nowsze analizy oparte o skale IIEF wskazują poprawę wielu domen funkcji seksualnej (w tym libido, satysfakcji z seksu i funkcji orgazmu) u mężczyzn z niedoborem testosteronu.
Ale jest jeszcze coś, co klinicznie robi ogromną różnicę: estradiol.
Estradiol u mężczyzn powstaje głównie przez aromatyzację testosteronu. W uproszczeniu: część testosteronu musi „zamienić się” w estradiol, żeby układ seksualny działał harmonijnie. W eksperymencie fizjologicznym, w którym manipulowano testosteronem i jednocześnie blokowano aromatazę (czyli produkcję estradiolu), spadek funkcji seksualnej wynikał z niedoboru obu hormonów, a nie „samego testosteronu”. Dlatego najczęstszy błąd w świecie TRT brzmi: „estradiol trzeba wyzerować, bo to kobiecy hormon”. Nie. To hormon, który w odpowiednim zakresie jest dla mężczyzny funkcjonalny.
W rekomendacjach ICSM podkreślono, że zarówno receptor androgenowy, jak i estrogenowy współpracują w regulacji męskiego pożądania, a stosowanie inhibitorów aromatazy jako „leczenia niskiego libido” jest podejściem, którego należy unikać. To jest język wytycznych, a nie internetowej wojny plemion.
Do tej układanki dochodzi prolaktyna. Podwyższona prolaktyna może obniżać libido, wpływać na oś gonadalną i dawać obraz „braku napędu”, nawet jeśli testosteron nie wygląda dramatycznie. ICSM rekomenduje ocenę prolaktyny u mężczyzn z obniżonym pożądaniem i leczenie istotnej hiperprolaktynemii po ustaleniu przyczyny .
I wreszcie: mózg. W badaniu T4DM (analiza wtórna) testosteron poprawiał domeny IIEF, ale bardzo ciekawy był wniosek równoległy: niezależnie od testosteronu, spadek obwodu talii wiązał się ze wzrostem funkcji erekcyjnej, a poprawa objawów depresyjnych korelowała z lepszą funkcją seksualną (Wittert, 2025). To jest kliniczny dowód na to, że jeśli zaniedbasz sen, stres, wagę i psychikę, żadna ampułka nie zrobi za Ciebie całej roboty.
Krótka scena z gabinetu (1): pacjent miał „idealny testosteron” na papierze, a libido wciąż leżało. Dopiero rozmowa ujawniła przewlekły stres, bezsenność i SSRI. TRT nie była „nieskuteczna” po prostu libido było blokowane czymś innym niż testosteron.
Porównanie i ryzyko: kiedy libido spada na TRT albo po zakończeniu
Są trzy momenty, w których pacjenci najczęściej zgłaszają „zgaszenie ochoty”: na początku terapii, w trakcie stabilnej TRT oraz po jej przerwaniu. Mechanizmy są różne, ale da się je uporządkować.
Pierwszy moment to start. Część mężczyzn oczekuje natychmiastowego „powrotu nastolatka”. Tymczasem w badaniach poprawa pożądania i aktywności seksualnej jest widoczna, ale nie zawsze błyskawiczna i nie zawsze spektakularna. Jeśli pacjent ma wieloletnie problemy naczyniowe, otyłość trzewną, insulinoporność, depresję lub konflikt w relacji, testosteron bywa jednym z elementów układanki, a nie jej całością.
Drugi moment to TRT „w toku” i tu wchodzą w grę dwa skrajne scenariusze.
Scenariusz A: estradiol jest za wysoki lub pacjent ma objawy estrogenowe (tkliwość piersi, obrzęki, wahania nastroju), a libido spada. W populacji mężczyzn na TRT część przypadków wymaga interwencji, ale ważne jest, że nie ma jednego „magicznego” progu, a aromataza działa silniej np. przy otyłości. W serii klinicznej tylko niewielki odsetek mężczyzn na TRT otrzymywał inhibitor aromatazy, a autorzy podkreślali brak jednoznacznych wskazań i konieczność indywidualizacji.
Scenariusz B (częstszy): estradiol jest zbyt niski, bo ktoś „profilaktycznie” dołożył inhibitor aromatazy albo pacjent sam zaczął go stosować. I wtedy libido może zgasnąć mimo wysokiego testosteronu, bo układ seksualny nie działa na samym androgenie. Finkelstein pokazał, że blokowanie aromatyzacji pogarsza parametry funkcji seksualnej, co w praktyce tłumaczy część przypadków „TRT mam, a ochoty brak”. ICSM idzie dalej: nie traktuj inhibitorów aromatazy jako leczenia niskiego pożądania.
Krótka scena z gabinetu (2): pacjent wchodzi sfrustrowany. „Testosteron wysoki, a libido zero”. Okazuje się, że od miesiąca bierze „anty‑E2”, bo ktoś mu powiedział, że estradiol to wróg. Po odstawieniu „anty‑E2” i powrocie do fizjologii sytuacja zaczyna się prostować. To nie magia. To biologia.
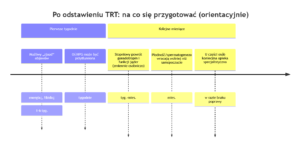
Trzeci moment to odstawienie TRT. I tu trzeba powiedzieć prawdę, która nie zawsze jest wygodna: jeśli TRT było leczeniem hipogonadyzmu, to po jej zakończeniu wraca to, co było przyczyną leczenia. Dodatkowo przez pewien czas oś podwzgórze-przysadka-jądra może być „przytłumiona”, bo egzogenny testosteron hamuje LH/FSH i spermatogenezę. W praktyce oznacza to, że część mężczyzn ma przejściowy spadek libido i energii, zanim organizm wróci do własnej produkcji a tempo tego powrotu jest zmienne.
Potwierdza to choćby literatura z obszaru płodności: w analizie mężczyzn z niepłodnością po testosteronie czas powrotu plemników zależał od wieku i czasu stosowania testosteronu, a odzyskiwanie spermatogenezy bywało powolne. Z kolei dane z badań nad hormonalną antykoncepcją męską pokazują, że supresja i „odsupresja” spermatogenezy mają określoną dynamikę w metaanalizie danych WHO efektywny czas do połowy „plateau powrotu” wynosił ok. 10,5 tygodnia, a do osiągnięcia 20 mln/ml ok. 13,6 tygodnia po zaprzestaniu. To nie są dane „o libido”, ale pokazują, jak wolno potrafi wracać fizjologia po androgenach. I to jest powód, dla którego „zakończenie TRT” powinno być planem medycznym szczególnie gdy w grę wchodzi płodność lub nawrót objawów.
Krótka scena z gabinetu (3): pacjent odstawił TRT, bo planuje ciążę. Po kilku tygodniach ma spadek libido, gorszy sen i rozdrażnienie. W badaniach widać obraz wygaszania osi. Zamiast paniki i „ratowania się” internetem, wdrażamy kontrolę, plan i jeśli potrzeba współpracę z andrologiem. Bo na tym etapie najgorsza jest improwizacja.
Na koniec jeszcze jeden element ryzyka, który ma znaczenie dla libido pośrednio: bezpieczeństwo terapii. TRT zwiększa ryzyko erytrocytozy, dlatego monitorowanie hematokrytu jest standardem; Endocrine Society podaje harmonogram kontroli hematokrytu i testosteronu oraz zalecenie utrzymywania testosteronu w zakresie „mid‑normal”. EAU wprost opisuje objawy hipogonadyzmu, zasady diagnostyki i podkreśla prawidłowe warunki pobrania testosteronu (rano, na czczo; badanie w nieodpowiednich warunkach może zaniżać wyniki.
Praktyka: jak chronić libido w TRT i po jej zakończeniu
Jeśli Twoim celem jest „żeby nie zgasło”, potrzebujesz nie jednego triku, tylko procesu. Proces wygląda tak:
Najpierw rozróżnij, co dokładnie nie działa. Czy nie ma pożądania (libido), czy jest pożądanie, ale nie ma erekcji, czy problemem jest orgazm/wytrysk, czy raczej „odrętwienie” związane z psychiką albo lekami. Badania pokazują, że TRT może poprawiać różne domeny funkcji seksualnej, ale nie naprawia wszystkiego w jednym miejscu.
Następnie upewnij się, że diagnoza była postawiona poprawnie. EAU przypomina: testosteron mierzymy rano (najlepiej 7:0010:00), na czczo, i potwierdzamy nieprawidłowy wynik powtórnym oznaczeniem, zanim zaczniemy terapię. Jeśli diagnoza była niepewna, TRT może dać chwilową poprawę „samopoczucia”, ale libido wróci do problemu bazowego (stres, depresja, otyłość, bezdech senny, leki).
Kolejny krok to „trójkąt hormonalny”: testosteron, estradiol, prolaktyna. ICSM rekomenduje pomiar testosteronu u mężczyzn z obniżonym pożądaniem oraz ocenę prolaktyny, bo hiperprolaktynemia jest istotnym czynnikiem obniżającym libido i bywa skutecznie leczona po ustaleniu przyczyny. A jeśli ktoś obcina estradiol „profilaktycznie”, to prosisz się o problem bo estradiol jest elementem regulacji funkcji seksualnej.
W gabinecie standardowy panel przy „libido spada na TRT” zwykle obejmuje: testosteron całkowity i (gdy trzeba) wolny/wyliczany + SHBG, estradiol (metodą wiarygodną), prolaktynę, morfologię z hematokrytem, lipidogram, glikemię/HbA1c, TSH (gdy są objawy sugerujące tarczycę), a do tego przegląd leków i stylu życia. Nie dlatego, że „musimy wszystko zbadać”, tylko dlatego, że libido jest objawem, który potrafi mieć kilka równoległych zapalników.
I jeszcze rzecz, która wielu zaskakuje: praca nad „talią” i psychiką bywa dla libido równie ważna co TRT. W badaniu T4DM testosteron poprawiał domeny IIEF, ale poprawa obwodu pasa i spadek objawów depresyjnych niezależnie korelowały z lepszą funkcją seksualną. To jest medyczny argument za tym, żeby w terapii nie ograniczać się do recepty.
Jeśli planujesz zakończenie TRT, kluczowe jest planowanie. Odstawienie może wiązać się z nawrotem objawów hipogonadyzmu i okresem, w którym oś hormonalna „dochodzi do siebie”, a powrót spermatogenezy może trwać tygodniemiesiące. W tym okresie ważne jest monitorowanie i wsparcie lekarskie szczególnie jeśli celem jest płodność. W wielu przypadkach właściwą ścieżką jest konsultacja andrologiczna/urologiczna lub endokrynologiczna, zamiast samodzielnego „kombinowania” i dokładania kolejnych substancji, które mogą pogłębić chaos hormonalny.
Mapa, która dobrze porządkuje myślenie
Sugestie obrazów do artykułu (bardzo „czytelne” dla pacjenta): przykład panelu laboratoryjnego „niska ochota na seks na TRT” (T całkowity + SHBG + wolny/wyliczany + estradiol + prolaktyna + hematokryt) oraz grafika „monitoring TRT: 36 mies. → 12 mies. → co rok” według zaleceń.
Na koniec najważniejsze zdanie bezpieczeństwa. Jeśli libido spada, nie dokładaj sobie samodzielnie inhibitorów aromatazy, dopalaczy hormonalnych ani nie „reguluj” testosteronu na własną rękę. Możesz łatwo zepchnąć estradiol za nisko, rozchwiać oś hormonalną albo przegapić problem, który wcale nie jest testosteronowy (prolaktyna, tarczyca, leki, depresja, naczynia). ICSM wprost podkreśla rolę testosteronu, estradiolu i prolaktyny w pożądaniu oraz sens leczenia tylko w odpowiednich wskazaniach.
Jeśli chcesz podejść do tematu jak do medycyny, a nie jak do loterii, zapraszamy do konsultacji w InstantDoctorTRT.pl. W praktyce wygląda to prosto: porządkujemy objawy (libido vs erekcja), weryfikujemy diagnozę hipogonadyzmu, analizujemy wyniki (w tym estradiol i prolaktynę, jeśli to ma sens), ustawiamy monitoring i jeśli planujesz zakończyć TRT planujemy to tak, żeby nie obudzić się w „hormonalnej próżni”.
Bibliografia (Vancouver)
-
Bhasin S, Brito JP, Cunningham GR, Hayes FJ, Hodis HN, Matsumoto AM, et al. Testosterone Therapy in Men With Hypogonadism: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2018;103(5):1715–1744. doi:10.1210/jc.2018-00229.
-
Mulhall JP, Trost LW, Brannigan RE, Kurtz EG, Redmon JB, Chiles KA, et al. Evaluation and Management of Testosterone Deficiency: AUA Guideline. J Urol. 2018;200(2):423–432. doi:10.1016/j.juro.2018.03.115.
-
Snyder PJ, Bhasin S, Cunningham GR, Matsumoto AM, Stephens-Shields AJ, Cauley JA, et al; Testosterone Trials Investigators. Effects of Testosterone Treatment in Older Men. N Engl J Med. 2016;374(7):611–624. doi:10.1056/NEJMoa1506119.
-
Cunningham GR, Stephens-Shields AJ, Rosen RC, Wang C, Ellenberg SS, Matsumoto AM, et al. Testosterone Treatment and Sexual Function in Older Men With Low Testosterone Levels (TTrials – Sexual Function Trial). J Clin Endocrinol Metab. 2016;101(8):3096–3104. doi:10.1210/jc.2016-1645.
-
Ponce OJ, Spencer-Bonilla G, Alvarez-Villalobos N, Serrano V, Singh-Ospina N, Rodriguez-Gutierrez R, et al. The efficacy and adverse events of testosterone replacement therapy in hypogonadal men: a systematic review and meta-analysis of randomized, placebo-controlled trials. J Clin Endocrinol Metab. 2018. doi:10.1210/jc.2018-00404.
-
Finkelstein JS, Lee H, Burnett-Bowie SM, Pallais JC, Yu EW, Borges LF, et al. Gonadal steroids and body composition, strength, and sexual function in men. N Engl J Med. 2013;369(11):1011–1022. doi:10.1056/NEJMoa1206168.
-
Rastrelli G, Antonio L, Carrier S, Isidori A, Maggi M, et al. The hormonal regulation of men’s sexual desire, arousal, and penile erection: recommendations from the fifth International Consultation on Sexual Medicine (ICSM 2024). Sex Med Rev. 2025;13(4):433–455. doi:10.1093/sxmrev/qeaf025.
-
Hsieh T-C, Pastuszak AW, Hwang K, Lipshultz LI. Concomitant intramuscular human chorionic gonadotropin preserves spermatogenesis in men undergoing testosterone replacement therapy. J Urol. 2013;189(2):647–650. doi:10.1016/j.juro.2012.09.043.
-
McBride JA, Coward RM. Recovery of spermatogenesis following testosterone replacement therapy or anabolic-androgenic steroid use. Asian J Androl. 2016;18(3):373–380. doi:10.4103/1008-682X.173938.
